Memorias de un médico de la UMH en África (V)
Acciones, Agenda 2030, Alianzas, COOPERACIÓN Y VOLUNTARIADO
africa, Agenda 2030 - 2, catedra sede umh en ruanda, cooperacion, Cooperación al Desarrollo, mariano perez, Ruanda, rwanda
5 junio 2020
Ésta es la quinta entrega de las ‘Memorias de un médico de la UMH en África’, una colección de escritos enviados por Mariano Pérez, responsable del programa de Cooperación al Desarrollo de la UMH en Ruanda. Para leer las anteriores entregas, haz click aquí.
Advertencia: Esta entrega contiene fotografías susceptibles de herir sensibilidades.
![]()
 Creo que me resultará muy difícil olvidarla.
Creo que me resultará muy difícil olvidarla.
Se llama Cecile. La conocí hace muchos años cuando mi amiga Raimunda, fisioterapeuta del hospital de Nemba, me pidió que la atendiera. La pierna derecha de Cecile había sido amputada y era imposible ponerle una prótesis, por el dolor que esto le producía. Ella tenía entonces catorce años y era, en relación a su edad, una chica muy madura e inteligente.
Cuando la vi por primera vez, estaba envolviendo su pierna con un vendaje que había aprendido a quitarse y a ponerse por sí sola. Le pedí permiso para hacerle una foto y, aunque muy seria al principio, lo aceptó sin dudar y después sonrió. Hablaba muy bien el francés y desde aquel día nuestra relación se afianzó progresivamente, dado que empezó a acudir periódicamente a la consulta para infiltrase el muñón con medicamentos con los que calmar el dolor.
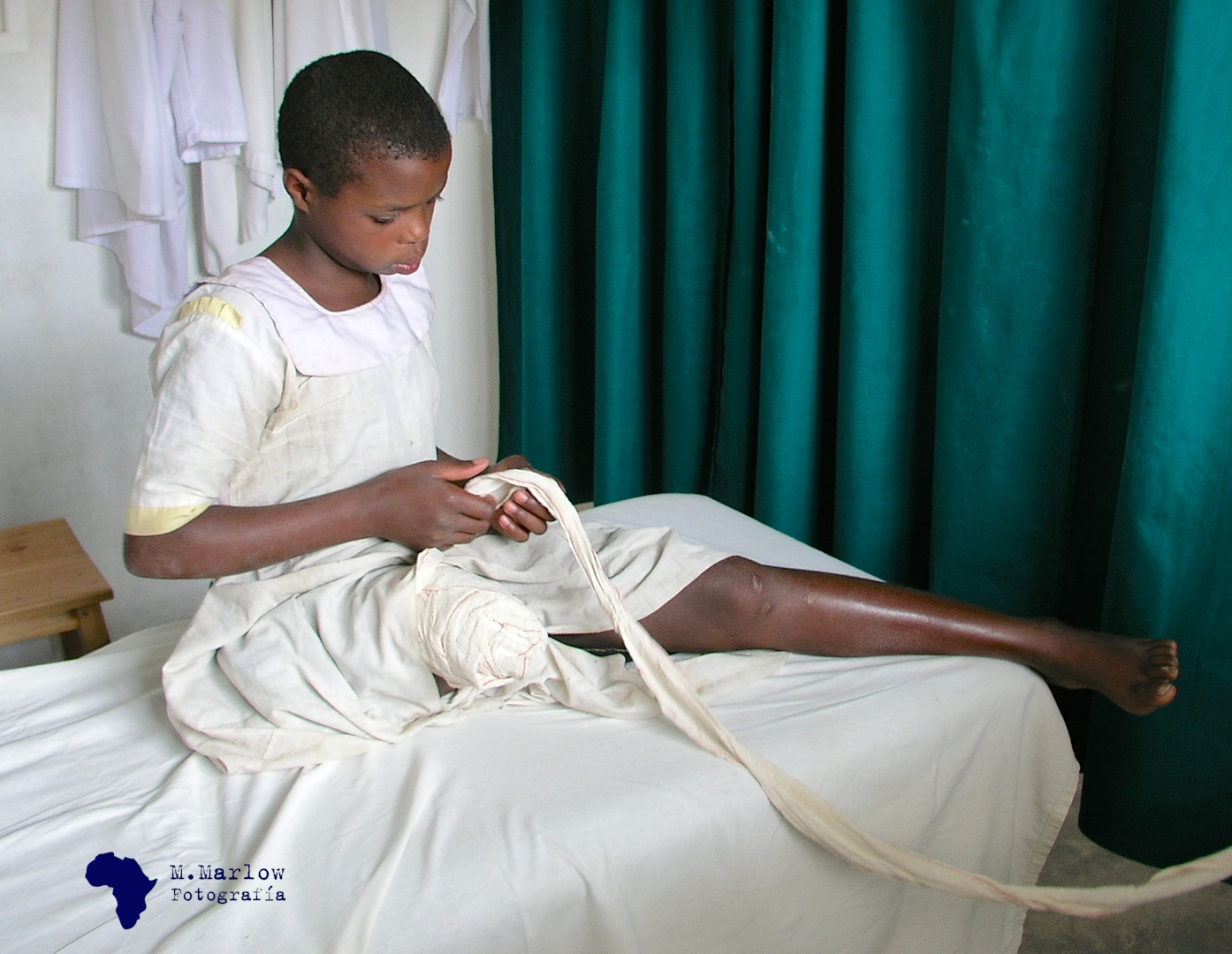
«Cuando la vi por primera vez, estaba envolviendo su pierna con un vendaje que había aprendido a quitarse y a ponerse por sí sola.» / Fotografía de Mariano Pérez
Meses atrás, una infección en el fémur había obligado a los médicos a amputar gran parte de su pierna derecha. La tragedia trataba de remediarse con la colocación de una prótesis. Sin embargo, no era una tarea fácil. Probablemente su nervio ciático, cortado a nivel de la amputación, estaba produciendo, cerca del muñón, una pequeña hinchazón o tumor. Esta hinchazón se llama neuroma de regeneración y en ocasiones genera un dolor intenso al menor contacto.
El dolor de Cecile se calmaba con las infiltraciones de un anestésico y un corticoide. Afortunadamente el dolor desapareció paulatinamente, algo que no ocurre con frecuencia en estos casos.
Cuando venía a infiltrarse teníamos ocasión de hablar. Un día me definió a la perfección y con gran agudeza el fenómeno conocido como miembro fantasma.
–> [wpex more=»Sigue leyendo» less=»reducir»]
 Este nombre expresa la sensación que tienen algunas personas amputadas con respecto a su miembro desaparecido. Esta sensación es tal que sienten la presencia de su miembro como si estuviera todavía íntegramente unido a su cuerpo. Conocen su posición en el espacio. Notan sensaciones en la piel del miembro desaparecido y en ocasiones incluso dolor. Un dolor que puede llegar a ser insoportable e incompatible con una vida normal. Afortunadamente en el caso de Cecile, el dolor sólo se producía en contacto con la prótesis. Sin embargo, podía llegar a ser muy intenso.
Este nombre expresa la sensación que tienen algunas personas amputadas con respecto a su miembro desaparecido. Esta sensación es tal que sienten la presencia de su miembro como si estuviera todavía íntegramente unido a su cuerpo. Conocen su posición en el espacio. Notan sensaciones en la piel del miembro desaparecido y en ocasiones incluso dolor. Un dolor que puede llegar a ser insoportable e incompatible con una vida normal. Afortunadamente en el caso de Cecile, el dolor sólo se producía en contacto con la prótesis. Sin embargo, podía llegar a ser muy intenso.
Fue ella la que espontáneamente comenzó a hablarme de esta extraña sensación. Al principio lo hacía tímidamente, porque tenía miedo de que yo la tomara por una perturbada. Su madre la había prohibido expresamente hablar de ello: le dijo que eso era una locura, que su pierna ya no existía y que si seguía contando esas cosas a todo el mundo, tarde o temprano pensarían que estaba loca o embrujada.
 Cuando comenzó su narración percibió que yo la entendía perfectamente, y lo confirmó cuando le pregunté: “¿En qué posición tienes ahora tu pierna?”, refiriéndome a su pierna amputada. Me dijo que doblada sobre la rodilla y algo cruzada por debajo de la otra pierna. A partir de ese momento se inició entre nosotros una gran amistad. Éramos cómplices y los dos sabíamos y aceptábamos la existencia de la pierna invisible.
Cuando comenzó su narración percibió que yo la entendía perfectamente, y lo confirmó cuando le pregunté: “¿En qué posición tienes ahora tu pierna?”, refiriéndome a su pierna amputada. Me dijo que doblada sobre la rodilla y algo cruzada por debajo de la otra pierna. A partir de ese momento se inició entre nosotros una gran amistad. Éramos cómplices y los dos sabíamos y aceptábamos la existencia de la pierna invisible.
Hablábamos de muchas cosas, pero a ella le gustaba preguntarme una y mil veces el porqué de aquella sensación. Yo traté de explicárselo lo mejor posible, aunque no era fácil Me contó que en su pierna invisible faltaba el tobillo, pero el resto estaba casi completo. Sin embargo, cuando le pedí que la revisara mentalmente, me dijo que algunos dedos también habían desaparecido. Las infiltraciones hicieron su efecto y Cecile pudo al fin marcharse con su pierna protésica visible. No obstante, los dos sabíamos que la otra, la pierna invisible, también se iba con ella.
Volví a ver a Cecile no hace mucho tiempo, en una ceremonia religiosa de ordenación, que en este país se celebran por todo lo alto. Me acerqué para interesarme por su vida. Había terminado contabilidad y trabajaba de secretaria en una escuela de secundaria. Nos miramos y nos reímos porque ella intuía lo que iba a preguntarle y efectivamente así fue: “¿Cómo está tu otra pierna?”. Me contó que ya no le molestaba mucho y que había aprendido, presionando el muñón en algunos sitios estratégicos, a cambiarla de postura o atenuar algún picor molesto e inoportuno.
 En África tener una minusvalía importante es algo extremadamente serio. La movilidad está muy reducida y hay que pensar que muchas de estas personas tienen que andar por terrenos escarpados y en ocasiones peligrosos. Para una mujer sus posibilidades de casarse y fundar un familia se reducen drásticamente, en especial si la vida de la familia depende del trabajo de la tierra. Sin embargo, si tienen estudios, pueden salir de esa situación de desventaja. Éste era el caso de Cecile, que gracias a su formación tenía un futuro prometedor, estaba casada y a sus veinte y cuatro años tenía ya dos hijos. No le pregunté si su marido sabía de la existencia de la otra pierna, porque en todo caso ella ya estaba reconciliada con lo que fue en aquel momento tan misteriosa sensación.
En África tener una minusvalía importante es algo extremadamente serio. La movilidad está muy reducida y hay que pensar que muchas de estas personas tienen que andar por terrenos escarpados y en ocasiones peligrosos. Para una mujer sus posibilidades de casarse y fundar un familia se reducen drásticamente, en especial si la vida de la familia depende del trabajo de la tierra. Sin embargo, si tienen estudios, pueden salir de esa situación de desventaja. Éste era el caso de Cecile, que gracias a su formación tenía un futuro prometedor, estaba casada y a sus veinte y cuatro años tenía ya dos hijos. No le pregunté si su marido sabía de la existencia de la otra pierna, porque en todo caso ella ya estaba reconciliada con lo que fue en aquel momento tan misteriosa sensación.
Cecile había perdido su pierna como resultado de una infección de los huesos, en su caso del fémur. Esta enfermedad se conoce con el nombre técnico de osteomielitis y son muchas las causas que pueden producirlas, pero tal vez las más frecuentes en los niños son las heridas de las  extremidades, en ocasiones profundas y no curadas, que se transforman en nidos de bacterias. Estas bacterias invaden localmente el organismo, infectando las estructuras próximas a la herida (o en comunicación) a través de vasos sanguíneos o linfáticos.
extremidades, en ocasiones profundas y no curadas, que se transforman en nidos de bacterias. Estas bacterias invaden localmente el organismo, infectando las estructuras próximas a la herida (o en comunicación) a través de vasos sanguíneos o linfáticos.
En África las osteomielitis son extraordinariamente frecuentes y en ocasiones no es difícil ver en un hospital una sala llena de niños infectados en algunas de sus extremidades. Estas infecciones suelen concluir con la pérdida de alguno de sus miembros, dado que la destrucción ósea producida hace la extremidad inviable. Las curas son muy dolorosas y sólo el alto umbral que tienen para el dolor permite hacerlas sin sedación de ningún tipo.
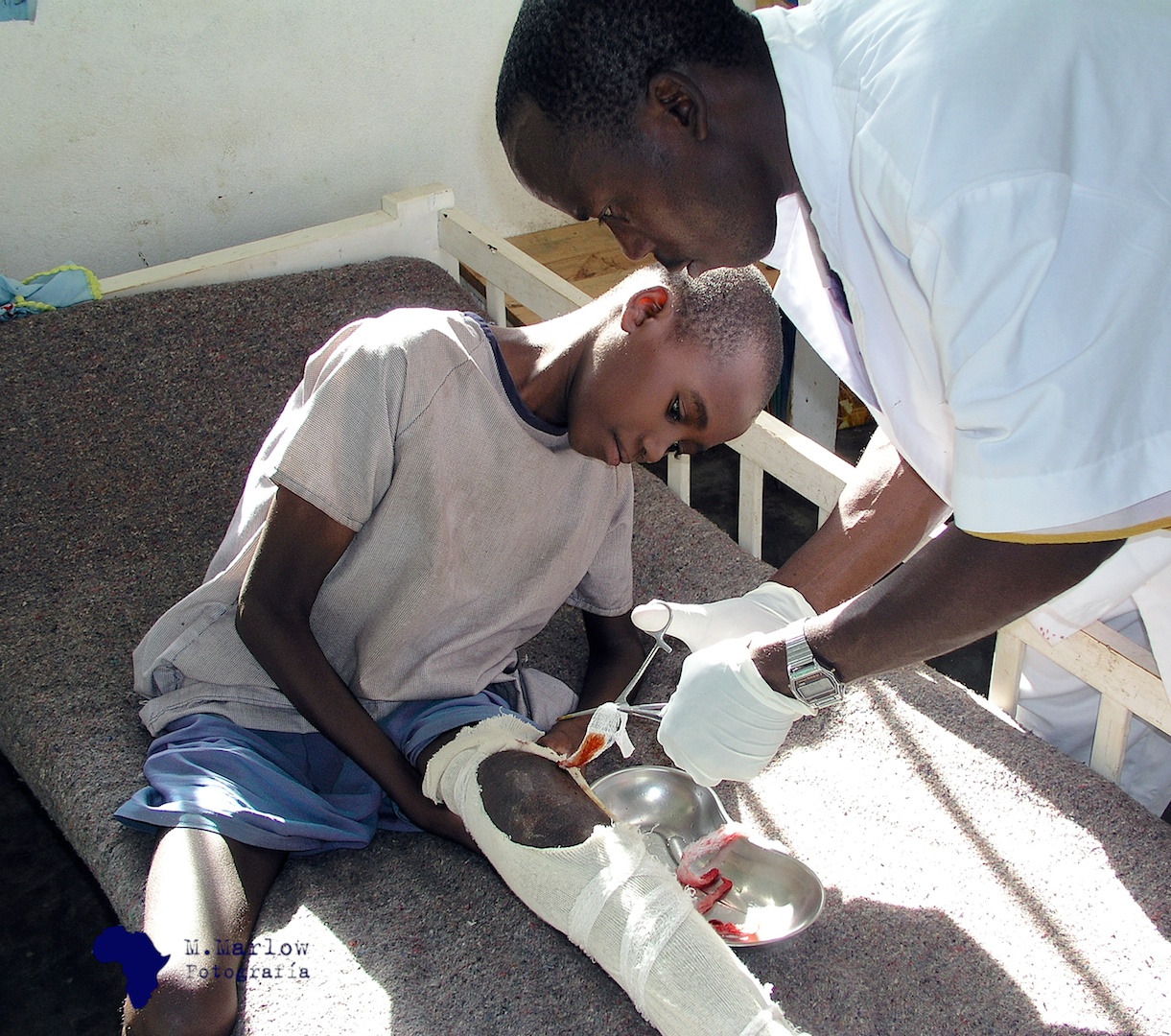
«En la fotografía podemos ver a un niño enfermo mirando con frialdad cómo el enfermero extrae gasas desde el interior de su fémur» / Fotografía de Mariano Pérez
Cualquier médico de un país desarrollado se asombraría con la existencia de esta enfermedad, porque en sus hospitales la infección de los huesos es un fenómeno poco frecuente. De hecho, algunos de ellos no llegarán a ver uno de estos casos en toda su vida. Sin embargo, hace años, en España, no era infrecuente este tipo de enfermedades. En muchas ocasiones estaba asociada a la tuberculosis. Se llamaba mal de Pott cuando afectaba a las vértebras y era la causa de la clásica espalda “jorobada”, de la cual hay múltiples representaciones en el arte africano, igual que en otras culturas.
 En el norte de Congo, donde la alimentación en algunas etnias depende casi exclusivamente de la leche de vaca en ocasiones contaminadas con tuberculosis, hay un hospital dedicado específicamente al mal de Pott. La osteomielitis, al igual que otras enfermedades prácticamente desaparecidas del primer mundo, se une a la larga lista de enfermedades que calificamos como ‘enfermedades de la pobreza’. Este término me parece más adecuado que el de ‘enfermedades olvidadas’ para describir la realidad del tercer mundo, aunque también es válido, pero tiene otro sentido. Como también tiene otro sentido el concepto de ‘enfermedades tropicales’ que ha llegado a entremezclase con los anteriores términos.
En el norte de Congo, donde la alimentación en algunas etnias depende casi exclusivamente de la leche de vaca en ocasiones contaminadas con tuberculosis, hay un hospital dedicado específicamente al mal de Pott. La osteomielitis, al igual que otras enfermedades prácticamente desaparecidas del primer mundo, se une a la larga lista de enfermedades que calificamos como ‘enfermedades de la pobreza’. Este término me parece más adecuado que el de ‘enfermedades olvidadas’ para describir la realidad del tercer mundo, aunque también es válido, pero tiene otro sentido. Como también tiene otro sentido el concepto de ‘enfermedades tropicales’ que ha llegado a entremezclase con los anteriores términos.
Por enfermedades olvidadas nos referimos a aquellas enfermedades que en el primer mundo se perciben como desaparecidas, o se desconocen como enfermedad y por tanto se creen inexistentes. Esto determina que los recursos empleados para investigar sobre estas enfermedades sean muy reducidos. El ejemplo más típico es la lepra. La lepra, con miles de casos nuevos todos los años, es dada por la mayor parte de los ciudadanos como desaparecida.
Las enfermedades tropicales, en el sentido estricto de la palabra, serían aquellas que se desarrollan entre los trópicos, espacio en el que algunos insectos u otro tipo de animales encuentran unas condiciones idóneas para su reproducción y se transforman en los agentes transmisores de la enfermedad. Sin embargo, nunca me cansaré de decir que las enfermedades que realmente castigan a África son las enfermedades de la pobreza. Enfermedades que a su vez son tratadas con los medios de la pobreza. Y que no son enfermedades olvidadas, en sentido estricto, ni enfermedades tropicales, aunque incluyan a muchas de las comprendidas en estas dos categorías.
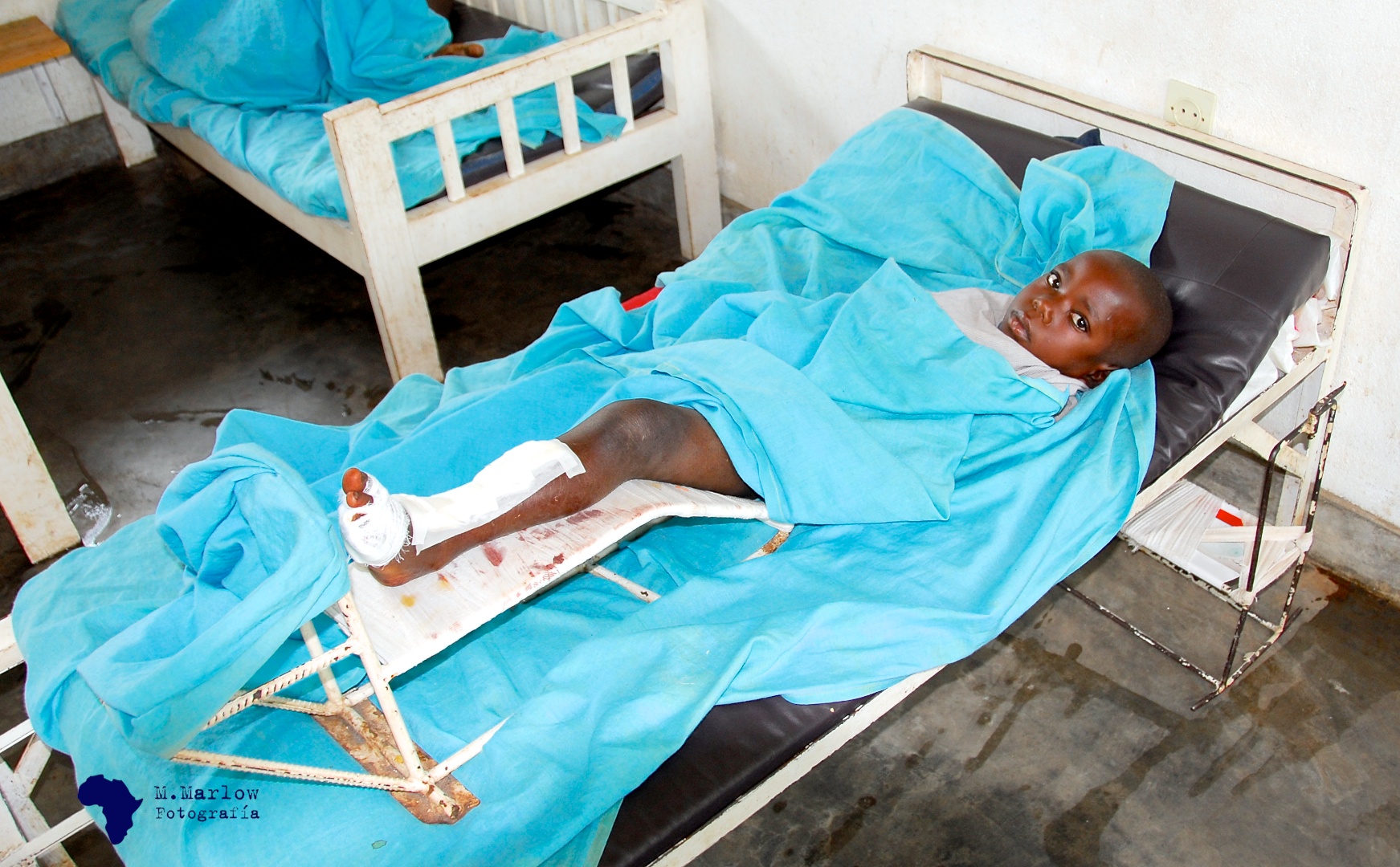
«En África las osteomielitis son extraordinariamente frecuentes y en ocasiones no es difícil ver en un hospital una sala llena de niños infectados en algunas de sus extremidades» / Fotografía de Mariano Pérez
 Cuando me paseo por la salas de mi hospital, que es un hospital de distrito enclavado en el medio rural, veo múltiples pacientes hospitalizados. Y cuando leo sus historias no veo enfermedades especialmente diferentes de las que se podrían encontrar con más abundancia en la España de años atrás. Enfermedades que en algunos casos eran muy frecuentes y que disminuyeron o casi desaparecieron cuando el país se desarrolló. Fiebres reumáticas, tuberculosis u osteomielitis entre otras.
Cuando me paseo por la salas de mi hospital, que es un hospital de distrito enclavado en el medio rural, veo múltiples pacientes hospitalizados. Y cuando leo sus historias no veo enfermedades especialmente diferentes de las que se podrían encontrar con más abundancia en la España de años atrás. Enfermedades que en algunos casos eran muy frecuentes y que disminuyeron o casi desaparecieron cuando el país se desarrolló. Fiebres reumáticas, tuberculosis u osteomielitis entre otras.
Hay una tendencia a pensar que la causa más importante en la generación de muertes en el tercer mundo son extrañas y terribles enfermedades que sólo existen allí y que además son incontrolables. Este es un tópico que me gustaría que desapareciera. Episodios como la epidemia de Ébola recientemente sufrida en el África del oeste han acrecentado esta creencia.  Desgraciadamente, este tipo de argumentos dan base a justificar una suerte de inacción por parte de los países ricos, que como hemos visto en caso del Ébola sólo se movilizan cuando piensan que la enfermedad puede afectarles, pero una vez controlada la emergencia se retiran a su seguro universo. Por el contrario, cuando una “extraña” enfermedad amenaza al mundo civilizado, éste pide a gritos una vacuna.
Desgraciadamente, este tipo de argumentos dan base a justificar una suerte de inacción por parte de los países ricos, que como hemos visto en caso del Ébola sólo se movilizan cuando piensan que la enfermedad puede afectarles, pero una vez controlada la emergencia se retiran a su seguro universo. Por el contrario, cuando una “extraña” enfermedad amenaza al mundo civilizado, éste pide a gritos una vacuna.
“¿Podremos viajar sin riesgo?” “¿La OMS desaconseja el viaje?” -Se pregunta el turista que desea visitar nuevos países y hacerlo con un toque de aventura pero sin excesivo peligro-. Se puede invertir cuantiosas sumas en el desarrollo de vacunas que protejan al primer mundo, pero en el tercer mundo probablemente sería más útil, aunque mucho más costoso, hacerlo en el desarrollo sanitario. El Ébola se ha controlado, pero la tuberculosis sigue, igual que la osteomielitis y otras enfermedades que seguirán diezmando a las poblaciones indefensas.
 En África se vive y se muere a causa de la pobreza. La pobreza determina las malas condiciones de higiene que hacen prosperar las enfermedades y la falta de medios que permitirían curarlas. Las enfermedades que mayoritariamente matan en África no necesitan de vacunas especiales o de medicamentos diferentes a los que se utilizan en cualquier hospital desarrollado. En África se muere y se sufre de enfermedades que llamaremos coloquialmente “corrientes”. Sus habitantes mueren de cánceres no diagnosticados a tiempo y no tratados por falta de medios. Mueren de cardiopatías inoperables, de diabetes, o de hipertensión. Precisamente la hipertensión ha aumentado de tal forma que los accidentes vasculares del cerebro ocupan muchas de las camas de los hospitales africanos. En el hospital en el que trabajo hay más enfermos hospitalizados por estos accidentes vasculares que por paludismo. Sólo en la República Democrática de Congo hay más de un millón de epilépticos, la mayor parte de ellos mal tratados o incluso sin medicación. La diabetes está aumentando de forma incontrolable y no se trata correctamente, por lo que pronto se medirán por millones las muertes derivadas de esta enfermedad. Todo este espectro de enfermedades ocupa el primer puesto en las estadísticas de mortalidad de todos los hospitales de los países en fase de desarrollo.
En África se vive y se muere a causa de la pobreza. La pobreza determina las malas condiciones de higiene que hacen prosperar las enfermedades y la falta de medios que permitirían curarlas. Las enfermedades que mayoritariamente matan en África no necesitan de vacunas especiales o de medicamentos diferentes a los que se utilizan en cualquier hospital desarrollado. En África se muere y se sufre de enfermedades que llamaremos coloquialmente “corrientes”. Sus habitantes mueren de cánceres no diagnosticados a tiempo y no tratados por falta de medios. Mueren de cardiopatías inoperables, de diabetes, o de hipertensión. Precisamente la hipertensión ha aumentado de tal forma que los accidentes vasculares del cerebro ocupan muchas de las camas de los hospitales africanos. En el hospital en el que trabajo hay más enfermos hospitalizados por estos accidentes vasculares que por paludismo. Sólo en la República Democrática de Congo hay más de un millón de epilépticos, la mayor parte de ellos mal tratados o incluso sin medicación. La diabetes está aumentando de forma incontrolable y no se trata correctamente, por lo que pronto se medirán por millones las muertes derivadas de esta enfermedad. Todo este espectro de enfermedades ocupa el primer puesto en las estadísticas de mortalidad de todos los hospitales de los países en fase de desarrollo.
 La búsqueda de vacunas para algunas enfermedades específicas es de gran importancia, porque las vacunas, con un mínimo coste pueden evitar miles de casos que bloquean el sistema de salud. Pero eso no evitará las miles y miles de muertes producidas por las enfermedades de la pobreza o “corrientes”.
La búsqueda de vacunas para algunas enfermedades específicas es de gran importancia, porque las vacunas, con un mínimo coste pueden evitar miles de casos que bloquean el sistema de salud. Pero eso no evitará las miles y miles de muertes producidas por las enfermedades de la pobreza o “corrientes”.
Cuba, con un sistema de salud que alcanzó un nivel de calidad muy por encima de sus teóricas posibilidades económicas, terminó con la malaria sin necesidad de una vacuna. Y no olvidemos que la malaria en España desapareció en los años sesenta (1964), coincidiendo con su desarrollo económico y de igual modo sin necesidad de una vacuna específica.
Es un hecho evidente que cuando estos países se desarrollen económicamente, la salud entrará en una etapa diferente a la actual. Todo cambiará cuando todas las casas dispongan de agua corriente y de servicios de alcantarillado. Cambiará cuando las medidas higiénicas se extiendan entre la población. Cuando los hospitales y los centros de salud sean dotados de modernas infraestructuras sanitarias. Cuando dispongan de más profesionales y mejor formados. Serán entonces cuando, muchas de las enfermedades que ahora castigan a estas poblaciones, desaparecerán por sí solas. Porque, ¿qué español que pase de los  sesenta años no recuerda la España de los preventorios infantiles en la lucha contra la tuberculosis? ¿O la España de la leche en polvo de la ayuda americana?
sesenta años no recuerda la España de los preventorios infantiles en la lucha contra la tuberculosis? ¿O la España de la leche en polvo de la ayuda americana?
El desarrollo económico de los países del tercer mundo, aunque ahora parezca lejano, llegará. Mientras tanto nosotros, como Universidad, tenemos que contribuir a reforzar con conocimientos a los sanitarios locales, médicos, enfermeros, psicólogos, etc., para que cuando llegue el momento, ellos -y no nosotros- sean capaces de terminar con las enfermedades de la pobreza. [/wpex]